ر السكر ليس نهاية الحياة ؛ بل أسلوب حياة مختلف
مرض السكري النوع الأول عادة ما تكون مفاجئة وسريعة، حيث تظهرم الأعراض بشكل ملحوظ خلال أسابيع قليلة أو حتى أيام. يحدث هذا لأن الجهاز المناعي يهاجم خلايا البنكرياس المسؤولة عن إنتاج الإنسولين، مما يؤدي إلى ارتفاع حاد في مستويات السكر في الدم.إليك أهم المعلومات حول بداية هذا المرض:1. الأعراض التحذيرية الأولىهناك علامات كلاسيكية يلاحظها المريض أو الأهل في البداية، وتُعرف بـ “العلامات الأربع”:العطش الشديد (Polydipsia): شعور لا ينتهي بالحاجة لشرب الماء مهما كانت الكمية المستهلكة.كثيرة التبول (Polyuria): خاصة أثناء الليل، وقد يعود الأطفال للتبول اللاإرادي بعد أن توقفوا عنه.الجوع المفرط: الرغبة في الأكل بكثرة لأن الجسم لا يستطيع استخدام الطاقة الموجودة في الطعام.فقدان الوزن غير المبرر: خسارة سريعة وملحوظة في الوزن رغم تناول الطعام بشكل طبيعي أو زائد.2. أعراض إضافية شائعةالإراد الشديد والتعب: شعور بالهزال لأن الخلايا محرومة من السكر (مصدر طاقتها).تشوش الرؤية: بسبب تأثير ارتفاع السكر على سوائل العين.تغيرات في المزاج: سرعة الانفعال أو القلق المفاجئ.التهابات متكررة: مثل الالتهابات الجلدية أو الفطرية التي تلتئم ببطء.3. حالة الطوارئ: الحماض الخلوني السكري (DKA)في كثير من الحالات، يتم اكتشاف المرض لأول مرة عندما يصل الجسم إلى حالة خطيرة تسمى “الحماض الخلوني”، وهي حالة تستدعي التوجه للمستشفى فوراً. أعراضها تشمل:رائحة فم تشبه “الفاكهة” أو “الأسيتون”.ألم في البطن، غثيان، أو قيء.صعوبة في التنفس (نهجان).ارتباك ذهني أو فقدان للوعي.4. كيف يبدأ المرض بيولوجياً؟على عكس النوع الثاني المرتبط بنمط الحياة، يبدأ النوع الأول نتيجة عوامل وراثية وبيئية (مثل فيروس معين) تحفز الجهاز المناعي على تدمير خلايا “بيتا” في البنكرياس. لا يمكن الوقاية منه حالياً، ولا علاقة له بتناول السكريات بكثرة في الصغر.5. التشخيص الأوليعند الشك في هذه الأعراض، يتم التشخيص عادة من خلال:تحليل سكر عشوائي: إذا كان أعلى من 200 مجم/دسل مع وجود أعراض.تحليل السكر التراكمي (A1C): يقيس معدل السكر في آخر 3 أشهر.تحليل الكيتونات في البول: للتأكد من عدم وجود حموضة في الدم.ملاحظة هامة: إذا لاحظت هذه الأعراض على طفل أو شاب، يجب استشارة الطبيب فوراً وإجراء فحص منزلي بسيط للسكر، لأن التأخير قد يؤدي لمضاعفات خطيرة.هل تود مني مساعدتك في معرفة الفحوصات الدقيقة المطلوبة للتشخيص، أو كيفية التعامل مع الأيام الأولى بعد اكتشاف المرض؟ عادة ما تكون مفاجئة وسريعة، حيث تظهر الأعراض بشكل ملحوظ خلال أسابيع قليلة أو حتى أيام. يحدث هذا لأن الجهاز المناعي يهاجم خلايا البنكرياس المسؤولة عن إنتاج الإنسولين، مما يؤدي إلى ارتفاع حاد في مستويات السكر في الدم.إليك أهم المعلومات حول بداية هذا المرض:1. الأعراض التحذيرية الأولىهناك علامات كلاسيكية يلاحظها المريض أو الأهل في البداية، وتُعرف بـ “العلامات الأربع”:العطش الشديد (Polydipsia): شعور لا ينتهي بالحاجة لشرب الماء مهما كانت الكمية المستهلكة.كثيرة التبول (Polyuria): خاصة أثناء الليل، وقد يعود الأطفال للتبول اللاإرادي بعد أن توقفوا عنه.الجوع المفرط: الرغبة في الأكل بكثرة لأن الجسم لا يستطيع استخدام الطاقة الموجودة في الطعام.فقدان الوزن غير المبرر: خسارة سريعة وملحوظة في الوزن رغم تناول الطعام بشكل طبيعي أو زائد.2. أعراض إضافية شائعةالإراد الشديد والتعب: شعور بالهزال لأن الخلايا محرومة من السكر (مصدر طاقتها).تشوش الرؤية: بسبب تأثير ارتفاع السكر على سوائل العين.تغيرات في المزاج: سرعة الانفعال أو القلق المفاجئ.التهابات متكررة: مثل الالتهابات الجلدية أو الفطرية التي تلتئم ببطء.3. حالة الطوارئ: الحماض الخلوني السكري (DKA)في كثير من الحالات، يتم اكتشاف المرض لأول مرة عندما يصل الجسم إلى حالة خطيرة تسمى “الحماض الخلوني”، وهي حالة تستدعي التوجه للمستشفى فوراً. أعراضها تشمل:رائحة فم تشبه “الفاكهة” أو “الأسيتون”.ألم في البطن، غثيان، أو قيء.صعوبة في التنفس (نهجان).ارتباك ذهني أو فقدان للوعي.4. كيف يبدأ المرض بيولوجياً؟على عكس النوع الثاني المرتبط بنمط الحياة، يبدأ النوع الأول نتيجة عوامل وراثية وبيئية (مثل فيروس معين) تحفز الجهاز المناعي على تدمير خلايا “بيتا” في البنكرياس. لا يمكن الوقاية منه حالياً، ولا علاقة له بتناول السكريات بكثرة في الصغر.5. التشخيص الأوليعند الشك في هذه الأعراض، يتم التشخيص عادة من خلال:تحليل سكر عشوائي: إذا كان أعلى من 200 مجم/دسل مع وجود أعراض.تحليل السكر التراكمي (A1C): يقيس معدل السكر في آخر 3 أشهر.تحليل الكيتونات في البول: للتأكد من عدم وجود حموضة في الدم.ملاحظة هامة: إذا لاحظت هذه الأعراض على طفل أو شاب، يجب استشارة الطبيب فوراً وإجراء فحص منزلي بسيط للسكر، لأن التأخير قد يؤدي لمضاعفات خطيرة.هل تود مني مساعدتك في معرفة الفحوصات الدقيقة المطلوبة للتشخيص، أو كيفية التعامل مع الأيام الأولى بعد اكتشاف المرض؟ عادة ما تكون مفاجئة وسريعة، حيث تظهر الأعراض بشكل ملحوظ خلال أسابيع قليلة أو حتى أيام. يحدث هذا لأن الجهاز المناعي يهاجم خلايا البنكرياس المسؤولة عن إنتاج الإنسولين، مما يؤدي إلى ارتفاع حاد في مستويات السكر في الدم.إليك أهم المعلومات حول بداية هذا المرض:1. الأعراض التحذيرية الأولىهناك علامات كلاسيكية يلاحظها المريض أو الأهل في البداية، وتُعرف بـ “العلامات الأربع”:العطش الشديد (Polydipsia): شعور لا ينتهي بالحاجة لشرب الماء مهما كانت الكمية المستهلكة.كثيرة التبول (Polyuria): خاصة أثناء الليل، وقد يعود الأطفال للتبول اللاإرادي بعد أن توقفوا عنه.الجوع المفرط: الرغبة في الأكل بكثرة لأن الجسم لا يستطيع استخدام الطاقة الموجودة في الطعام.فقدان الوزن غير المبرر: خسارة سريعة وملحوظة في الوزن رغم تناول الطعام بشكل طبيعي أو زائد.2. أعراض إضافية شائعةالإراد الشديد والتعب: شعور بالهزال لأن الخلايا محرومة من السكر (مصدر طاقتها).تشوش الرؤية: بسبب تأثير ارتفاع السكر على سوائل العين.تغيرات في المزاج: سرعة الانفعال أو القلق المفاجئ.التهابات متكررة: مثل الالتهابات الجلدية أو الفطرية التي تلتئم ببطء.3. حالة الطوارئ: الحماض الخلوني السكري (DKA)في كثير من الحالات، يتم اكتشاف المرض لأول مرة عندما يصل الجسم إلى حالة خطيرة تسمى “الحماض الخلوني”، وهي حالة تستدعي التوجه للمستشفى فوراً. أعراضها تشمل:رائحة فم تشبه “الفاكهة” أو “الأسيتون”.ألم في البطن، غثيان، أو قيء.صعوبة في التنفس (نهجان).ارتباك ذهني أو فقدان للوعي.4. كيف يبدأ المرض بيولوجياً؟على عكس النوع الثاني المرتبط بنمط الحياة، يبدأ النوع الأول نتيجة عوامل وراثية وبيئية (مثل فيروس معين) تحفز الجهاز المناعي على تدمير خلايا “بيتا” في البنكرياس. لا يمكن الوقاية منه حالياً، ولا علاقة له بتناول السكريات بكثرة في الصغر.5. التشخيص الأوليعند الشك في هذه الأعراض، يتم التشخيص عادة من خلال:تحليل سكر عشوائي: إذا كان أعلى من 200 مجم/دسل مع وجود أعراض.تحليل السكر التراكمي (A1C): يقيس معدل السكر في آخر 3 أشهر.تحليل الكيتونات في البول: للتأكد من عدم وجود حموضة في الدم.ملاحظة هامة: إذا لاحظت هذه الأعراض على طفل أو شاب، يجب استشارة الطبيب فوراً وإجراء فحص منزلي بسيط للسكر، لأن التأخير قد يؤدي لمضاعفات خطيرة.هل تود مني مساعدتك في معرفة الفحوصات الدقيقة المطلوبة للتشخيص، أو كيفية التعامل مع الأيام الأولى بعد اكتشاف المرض؟ عادة ما تكون مفاجئة وسريعة، حيث تظهر الأعراض بشكل ملحوظ خلال أسابيع قليلة أو حتى أيام. يحدث هذا لأن الجهاز المناعي يهاجم خلايا البنكرياس المسؤولة عن إنتاج الإنسولين، مما يؤدي إلى ارتفاع حاد في مستويات السكر في الدم.إليك أهم المعلومات حول بداية هذا المرض:1. الأعراض التحذيرية الأولىهناك علامات كلاسيكية يلاحظها المريض أو الأهل في البداية، وتُعرف بـ “العلامات الأربع”:العطش الشديد (Polydipsia): شعور لا ينتهي بالحاجة لشرب الماء مهما كانت الكمية المستهلكة.كثيرة التبول (Polyuria): خاصة أثناء الليل، وقد يعود الأطفال للتبول اللاإرادي بعد أن توقفوا عنه.الجوع المفرط: الرغبة في الأكل بكثرة لأن الجسم لا يستطيع استخدام الطاقة الموجودة في الطعام.فقدان الوزن غير المبرر: خسارة سريعة وملحوظة في الوزن رغم تناول الطعام بشكل طبيعي أو زائد.2. أعراض إضافية شائعةالإراد الشديد والتعب: شعور بالهزال لأن الخلايا محرومة من السكر (مصدر طاقتها).تشوش الرؤية: بسبب تأثير ارتفاع السكر على سوائل العين.تغيرات في المزاج: سرعة الانفعال أو القلق المفاجئ.التهابات متكررة: مثل الالتهابات الجلدية أو الفطرية التي تلتئم ببطء.3. حالة الطوارئ: الحماض الخلوني السكري (DKA)في كثير من الحالات، يتم اكتشاف المرض لأول مرة عندما يصل الجسم إلى حالة خطيرة تسمى “الحماض الخلوني”، وهي حالة تستدعي التوجه للمستشفى فوراً. أعراضها تشمل:رائحة فم تشبه “الفاكهة” أو “الأسيتون”.ألم في البطن، غثيان، أو قيء.صعوبة في التنفس (نهجان).ارتباك ذهني أو فقدان للوعي.4. كيف يبدأ المرض بيولوجياً؟على عكس النوع الثاني المرتبط بنمط الحياة، يبدأ النوع الأول نتيجة عوامل وراثية وبيئية (مثل فيروس معين) تحفز الجهاز المناعي على تدمير خلايا “بيتا” في البنكرياس. لا يمكن الوقاية منه حالياً، ولا علاقة له بتناول السكريات بكثرة في الصغر.5. التشخيص الأوليعند الشك في هذه الأعراض، يتم التشخيص عادة من خلال:تحليل سكر عشوائي: إذا كان أعلى من 200 مجم/دسل مع وجود أعراض.تحليل السكر التراكمي (A1C): يقيس معدل السكر في آخر 3 أشهر.تحليل الكيتونات في البول: للتأكد من عدم وجود حموضة في الدم.ملاحظة هامة: إذا لاحظت هذه الأعراض على طفل أو شاب، يجب استشارة الطبيب فوراً وإجراء فحص منزلي بسيط للسكر، لأن التأخير قد يؤدي لمضاعفات خطيرة.هل تود مني مساعدتك في معرفة الفحوصات الدقيقة المطلوبة للتشخيص، أو كيفية التعامل مع الأيام الأولى بعد اكتشاف المرض؟ عادة ما تكون مفاجئة وسريعة، حيث تظهر الأعراض بشكل ملحوظ خلال أسابيع قليلة أو حتى أيام. يحدث هذا لأن الجهاز المناعي يهاجم خلايا البنكرياس المسؤولة عن إنتاج الإنسولين، مما يؤدي إلى ارتفاع حاد في مستويات السكر في الدم.إليك أهم المعلومات حول بداية هذا المرض:1. الأعراض التحذيرية الأولىهناك علامات كلاسيكية يلاحظها المريض أو الأهل في البداية، وتُعرف بـ “العلامات الأربع”:العطش الشديد (Polydipsia): شعور لا ينتهي بالحاجة لشرب الماء مهما كانت الكمية المستهلكة.كثيرة التبول (Polyuria): خاصة أثناء الليل، وقد يعود الأطفال للتبول اللاإرادي بعد أن توقفوا عنه.الجوع المفرط: الرغبة في الأكل بكثرة لأن الجسم لا يستطيع استخدام الطاقة الموجودة في الطعام.فقدان الوزن غير المبرر: خسارة سريعة وملحوظة في الوزن رغم تناول الطعام بشكل طبيعي أو زائد.2. أعراض إضافية شائعةالإراد الشديد والتعب: شعور بالهزال لأن الخلايا محرومة من السكر (مصدر طاقتها).تشوش الرؤية: بسبب تأثير ارتفاع السكر على سوائل العين.تغيرات في المزاج: سرعة الانفعال أو القلق المفاجئ.التهابات متكررة: مثل الالتهابات الجلدية أو الفطرية التي تلتئم ببطء.3. حالة الطوارئ: الحماض الخلوني السكري (DKA)في كثير من الحالات، يتم اكتشاف المرض لأول مرة عندما يصل الجسم إلى حالة خطيرة تسمى “الحماض الخلوني”، وهي حالة تستدعي التوجه للمستشفى فوراً. أعراضها تشمل:رائحة فم تشبه “الفاكهة” أو “الأسيتون”.ألم في البطن، غثيان، أو قيء.صعوبة في التنفس (نهجان).ارتباك ذهني أو فقدان للوعي.4. كيف يبدأ المرض بيولوجياً؟على عكس النوع الثاني المرتبط بنمط الحياة، يبدأ النوع الأول نتيجة عوامل وراثية وبيئية (مثل فيروس معين) تحفز الجهاز المناعي على تدمير خلايا “بيتا” في البنكرياس. لا يمكن الوقاية منه حالياً،ولا علاقة له بتناول السكريات بكثرة في الصغر.5. التشخيص الأوليعند الشك في هذه الأعراض، يتم التشخيص عادة من خلال:تحليل سكر عشوائي: إذا كان أعلى من 200 مجم/دسل مع وجود أعراض.تحليل السكر التراكمي (A1C): يقيس معدل السكر في آخر 3 أشهر.تحليل الكيتونات في البول: للتأكد من عدم وجود حموضة في الدم.ملاحظة هامة: إذا لاحظت هذه الأعراض على طفل أو شاب، يجب استشارة الطبيب فوراً وإجراء فحص منزلي بسيط للسكر، لأن التأخير قد يؤدي لمضاعفات خطيرة
https://youtube.com/@sugarzizo?si=skwt7YcpkwlC932K
❤️☝️ دي قناه حد صاحبي ممكن يفهمك ايه هو السكر النوع الاول
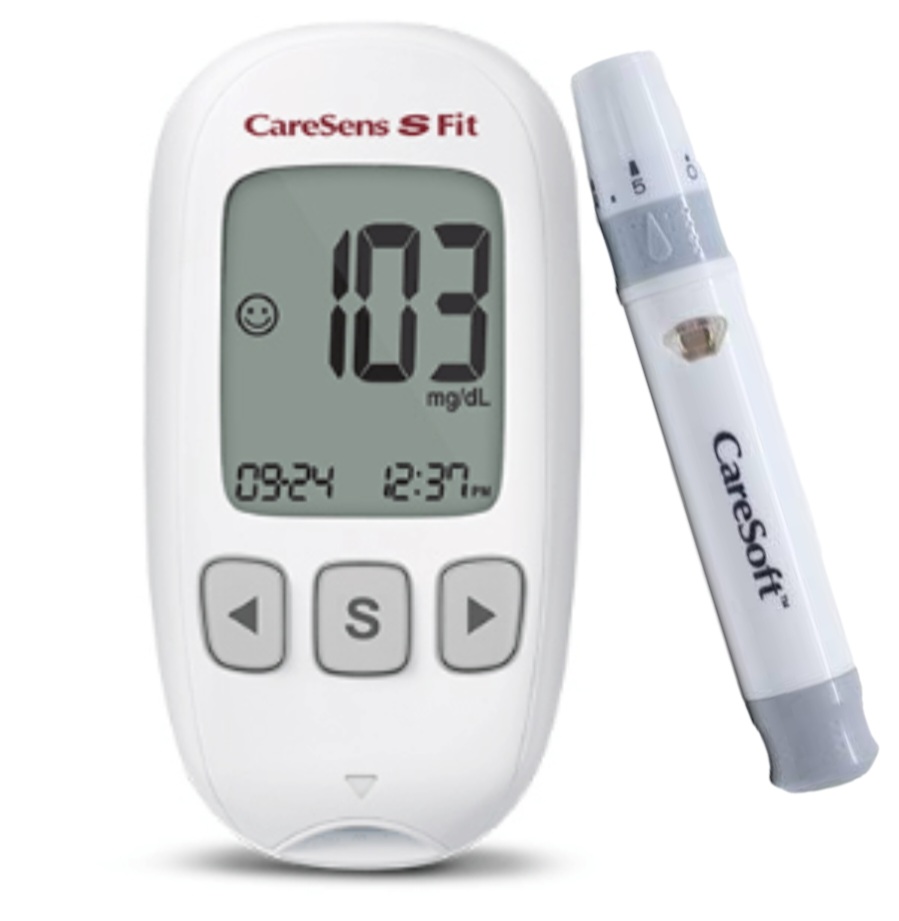
جهاز كير سينس إس (CareSens S) هو واحد من الأجهزة المعروفة بدقتها وسهولة استخدامها، وهو خيار جيد جداً لمرضى السكري من النوع الأول الذين يحتاجون إلى فحص متكرر ومنتظم خلال اليوم.إليك أهم المعلومات التي تهمك حول هذا الجهاز:المميزات التقنية للجهاز * عينة دم صغيرة: يحتاج الجهاز إلى كمية ضئيلة جداً من الدم (0.5 ميكرولتر)، مما يقلل من ألم الوخز. * سرعة النتيجة: تظهر النتيجة خلال 5 ثوانٍ فقط. * لا يحتاج لترميز (No Coding): الجهاز يتعرف على شرائط الفحص تلقائياً، مما يقلل من احتمالية حدوث أخطاء في القراءة بسبب الإدخال اليدوي للكود. * ذاكرة واسعة: يمكنه تخزين حتى 1000 نتيجة فحص، وهذا مفيد جداً لمريض النوع الأول لمراجعة سجلاته مع الطبيب.خصائص مفيدة لمريض النوع الأولبما أن السكري من النوع الأول يتطلب إدارة دقيقة، يوفر هذا الجهاز أدوات مساعدة مثل: * علامات الوجبات: يمكنك تمييز الفحص إذا كان “قبل الأكل” أو “بعد الأكل”، مما يساعدك في فهم تأثير الكربوهيدرات والجرعات التصحيحية. * حساب المتوسطات: يقوم الجهاز بحساب متوسط السكر لمدة (1، 7، 14، 30، 90 يوماً). * منبهات الفحص: يمكنك ضبط حتى 3 منبهات يومية لتذكيرك بمواعيد الفحص، بالإضافة إلى منبه خاص للفحص بعد ساعتين من الأكل. * منبه انتهاء صلاحية الشريط: ينبهك الجهاز في حال كانت شرائط الفحص منتهية الصلاحية لضمان دقة القراءة.كيفية الاستخدام الصحيحةللحصول على أفضل دقة، اتبع الخطوات التالية: * اغسل يديك جيداً بماء دافئ وجففهما (بقايا الطعام أو الكحول قد تؤثر على القراءة). * أدخل الشريط في الفتحة المخصصة؛ سيعمل الجهاز تلقائياً. * ضع قطرة الدم على طرف الشريط (يتميز بخاصية الامتصاص السريع). * انتظر العد التنازلي لرؤية النتيجة.نصيحة إضافية لمريض النوع الأولجهاز CareSens S يتميز بدقته العالية التي تتوافق مع المعايير الدولية (ISO)، وهذا أمر حيوي عند اتخاذ قرار بشأن جرعة الإنسولين السريع (Bolus). ومع ذلك، يُنصح دائماً بمقارنة قراءة الجهاز مع الفحص المخبري مرة كل فترة للتأكد من المعايرة.> ملاحظة: تأكد دائماً من شراء شرائط الاختبار الخاصة بموديل CareSens S حصراً، لأنها تختلف عن موديلات CareSens

جهاز فري ستايل ليبري 2 (FreeStyle Libre 2) يمثل نقلة نوعية لمرضى السكري من النوع الأول مقارنة بالإصدار الأول، حيث يجمع بين سهولة المراقبة المستمرة وتقنيات التنبيه الذكية.إليك أهم المعلومات التي تحتاجها كمريض سكري نوع أول:1. الفرق الجوهري: التنبيهات الفورية (Alarms)هذه هي الميزة الأهم في الإصدار الثاني. الجهاز مزود بتقنية البلوتوث، مما يتيح له إرسال تنبيهات لهاتفك الذكي أو القارئ في اللحظة التي يكتشف فيها:انخفاض السكر: ينبهك قبل وصولك لمرحلة الخطر.ارتفاع السكر: يساعدك في اتخاذ قرار الجرعة التصحيحية مبكراً.فقدان الإشارة: ينبهك إذا ابتعد الهاتف عن الحساس لمسافة أكثر من 6 أمتار.2. المميزات التقنيةمدة العمل: يعمل الحساس لمدة 14 يوماً متواصلة.تحديث القراءات: يرسل القراءة إلى هاتفك كل دقيقة تلقائياً (في الإصدار الثاني بلس أو عبر التطبيق المحدث).مقاومة الماء: يمكنك السباحة أو الاستحمام به (حتى عمق متر واحد لمدة 30 دقيقة).أسهم الاتجاه: لا يكتفي بإعطائك رقماً، بل يظهر سهماً يوضح هل السكر يرتفع أم ينخفض وبأي سرعة، وهو أمر حيوي لتعديل جرعات الإنسولين السريع.3. دقة الجهاز (MARD)يتمتع فري ستايل ليبري 2 بدقة عالية جداً (تصل إلى 9.2%)، وهي قريبة جداً من دقة فحص الدم التقليدي. ومع ذلك، هناك ملاحظتان هامتان لمريض النوع الأول:التأخير الفسيولوجي: القراءة في السنسور تتأخر عن الدم الفعلي بحوالي 5 إلى 10 دقائق (لأنه يقيس في السائل الخلالي وليس الدم مباشرة).متى يجب الوخز؟: يجب استخدام جهاز الوخز التقليدي (مثل CareSens) في الحالات التالية:
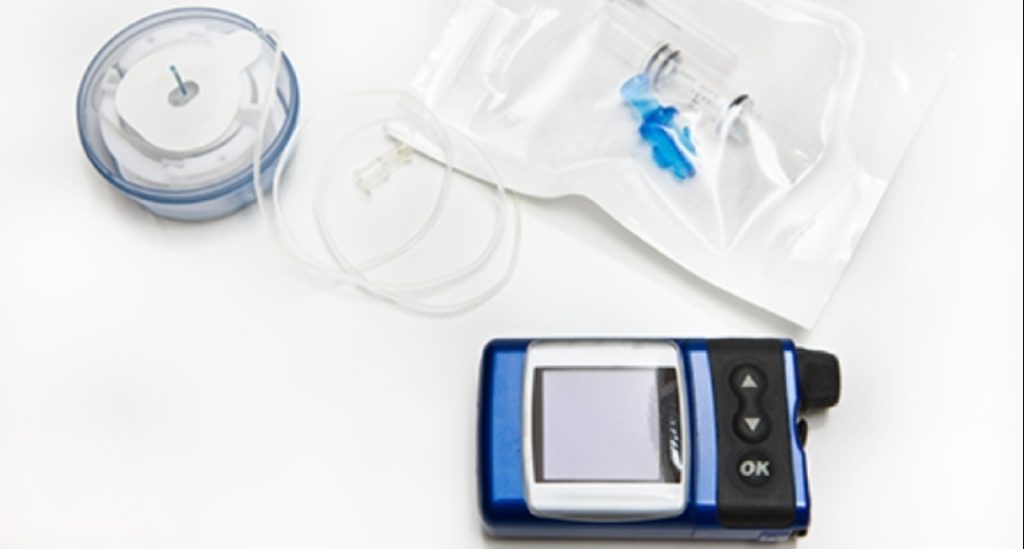
تُعد مضخة الإنسولين (Insulin Pump) من أكثر الحلول تقدماً لإدارة السكري من النوع الأول، حيث تهدف لمحاكاة وظيفة البنكرياس الطبيعي بقدر الإمكان. بدلاً من الحقن المتعدد يومياً، تقوم المضخة بضخ الإنسولين بشكل مستمر.إليك أهم المعلومات التي تحتاج لمعرفتها حول المضخة:1. كيف تعمل المضخة؟المضخة لا تستخدم إلا الإنسولين سريع المفعول فقط، وتوصله للجسم بطريقتين:الضخ الأساسي (Basal): كميات صغيرة جداً تُضخ على مدار 24 ساعة للحفاظ على استقرار السكر بين الوجبات وأثناء النوم (بديل للإنسولين طويل المفعول مثل لانتوس أو توجيو).جرعة الوجبات (Bolus): جرعات يحددها المستخدم عند تناول الطعام أو لتصحيح الارتفاع، حيث يقوم بإدخال كمية الكربوهيدرات وقراءة السكر، وتقوم المضخة بحساب الجرعة بدقة.2. أنواع المضخات الرئيسيةالمضخة التقليدية (بأنابيب): جهاز صغير بحجم “البيجر” يوضع في الجيب أو على الحزام، ويتصل بالجسم عبر أنبوب بلاستيكي رفيع وقنية (إبرة بلاستيكية) تحت الجلد.المضخة اللاسلكية (Patch Pump): مثل جهاز “أومني بود” (Omnipod)، حيث تلتصق المضخة مباشرة على الجلد بدون أنابيب، ويتم التحكم بها عبر جهاز منفصل أو تطبيق هاتفي.3. المميزات (لماذا يختارها مرضى النوع الأول؟)دقة عالية: يمكنها إعطاء جرعات صغيرة جداً (مثل 0.05 وحدة)، وهو أمر مثالي للأطفال أو الحساسين جداً للإنسولين.مرونة في الحياة: تمنحك حرية أكبر في مواعيد الوجبات والرياضة. يمكنك تقليل الضخ أثناء الجري أو زيادته في حالات المرض.تقليل الوخز: بدلاً من 4-6 حقن يومياً، ستقوم بتغيير مكان القنية (الكاتر) مرة واحدة كل 2 إلى 3 أيام.الربط مع السنسور: بعض الأنظمة المتطورة (مثل Medtronic 780G) ترتبط بسنسور السكر وتعدل الضخ تلقائياً إذا تنبأت بهبوط أو ارتفاع (نظام البنكرياس الاصطناعي).4. التحديات والعيوبخطر الكيتون (DKA): لأن المضخة تعتمد فقط على إنسولين سريع المفعول، فإذا تعطلت أو انسد الأنبوب، يتوقف الإنسولين تماماً عن الجسم، مما قد يؤدي لارتفاع سريع جداً في السكر وظهور الكيتون خلال ساعات قليلة.التكلفة: المضخات ومستلزماتها (خزانات، أنابيب) مرتفعة الثمن مقارنة بالأقلام.الارتباط الدائم: يجب أن تكون المضخة متصلة بجسدك طوال الوقت (24/7)، وهو ما قد يجده البعض مزعجاً نفسياً أو عند ممارسة الرياضات العنيفة.نصيحة هامة لمريض النوع الأول:التحول للمضخة يتطلب تدريباً مكثفاً على حساب الكربوهيدرات، لأن المضخة ذكية بقدر البيانات التي تدخلها أنت. كما يجب دائماً الاحتفاظ بأقلام إنسولين احتياطية (سريع وطويل المفعول) في حال حدوث أي عطل مفاجئ في الجهاز
